病理検査
病理検査とは
人体から採取した組織、細胞からプレパラート(顕微鏡で観察できるガラス標本)を作製し、顕微鏡で形態を観察することで病気の確定診断、病期や予後の推定、治療効果の判定を行う検査です。病理検査は、検体の種類・採取方法や目的によって組織検査と細胞診検査に分けられます。
1.組織検査
組織検査の検体には、病気の確定診断を目的として病変の一部を採取する生検や、治療の目的で病変部を切除する手術検体があります。例えば胃カメラで病変の一部を採取することが生検で、その結果により胃を切除するのが手術です。 採取された検体から以下のような工程でプレパラートを作製します。
(1)固定

採取した組織を速やかに10%中性緩衝ホルマリンに浸します。
(2)切り出し

手術で取り出した大きな組織は、病理医が肉眼的に詳しく観察し、診断に必要な部位を顕微鏡で観察できる程度の大きさに切り出します。
(3)FFPE(ホルマリン固定パラフィン包埋)組織の作製
切り出した組織はカセットに入れ、組織の中の水分を取り除き、パラフィン(ロウのような物)を浸透する操作を1晩かけて行います。浸透後の組織を溶かしたパラフィンに埋め込み、冷やし固めてFFPEを作ります。

(4)薄切・伸展
組織を埋め込んだFFPEをミクロトームで通常3~4μm(1μmは1000分の1mm)の薄さに切ります(薄切)。薄切した組織切片はスライドガラスにすくい取り、温めながら伸ばして貼り付けます(伸展)。



(5)染色
伸展したガラス標本は顕微鏡で観察できるように染色を行います。診断の必要に応じて様々な方法や種類の染色が行われます。


(6)検鏡・診断
こうして作製されたプレパラートを病理医が顕微鏡で観察し、臨床診断、臨床症状、経過、検査成績などをもとに、形態学的に診断し、病期や予後の推定、治療効果の判定を行います。直接患者さんを診る臨床医とは別に、顕微鏡をとおしてミクロの世界で診断しているのが病理医で、その診断を病理診断と言います。

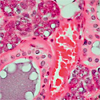
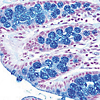
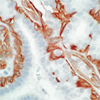
2.細胞診検査
尿や喀痰、胸・腹水などの液状検体に含まれる細胞や、病巣を擦過、穿刺して得られた細胞からプレパラートを作製し、顕微鏡で異常な細胞を見つけ出し、細胞レベルで診断する検査です。 細胞検査士の資格を持った臨床検査技師と、病理医が検査をしています。組織検査が出来ない液状検体や、子宮がん検診、乳腺や甲状腺など皮膚から近い腫瘤の穿刺検体に有用です。
(1)染色
採取した細胞をスライドガラスに貼り付けて、アルコールで固定し、必要に応じて多種の染色を行います。


(2)検鏡・診断
プレパラートが出来上がると、顕微鏡で観察し多数の細胞の中から、悪性細胞(がん細胞)や病気の原因となる細胞、病原性微生物などを見逃さないよう探し出します(スクリーニング)。細胞診は病気の原因をつきとめたり、抗がん剤や放射線療法など悪性腫瘍の治療効果の判定に利用されます。

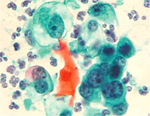
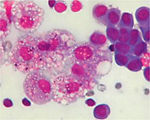
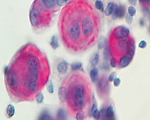
地域検診と細胞診
住民検診などで、細胞を採取して検査する細胞診検査が役立っています。
子宮がん検診
子宮がんには頸がんと体がんがあります。膣から子宮をつなぐ入り口の部分に発生する頸がんは性交渉によるHPVウイルスの感染が関係していることがわかっています。ワクチンによる予防も進んできていますが、依然として頸がんの子宮がんに占める割合は高く、細胞を調べる簡単な検査でがんになる手前の状態やがんの早期発見が可能な細胞診検査が重要とされています。
肺がん検診(かくたん検査)
肺がんの一次検診では、(肺X線検査)(かくたん細胞診)が指針となります。かくたん細胞診は50歳以上で喫煙指数(1日の喫煙本数×喫煙年数)が600以上、もしくは40歳以上で6ヶ月以内に血たんのあったハイリスクの人が対象となります。かくたんの細胞診検査により肺がん細胞を発見することもあります。早期発見・早期治療が大切です。





